La cataracte
Votre chirurgien du Centre Ophtalmologique Kléber s’occupe du dépistage et du traitement de la cataracte.
Après un examen ophtalmologique complet au biomicroscope en consultation, avec explorations paracliniques indispensables, votre chirurgien vous donnera son avis diagnostique et vous proposera une conduite à tenir la plus appropriée qui varie en fonction de chaque patient.
- À quoi correspond la cataracte ?
- Quels sont les facteurs de risque de la cataracte ?
- Quels sont les symptômes liés à la cataracte ?
- Qui et quand opérer ?
- Quel est le bilan préopératoire ?
- Quel implant ou cristallin artificiel va être inséré ?
- Comment se déroule la chirurgie de la cataracte ?
- Quelles sont les suites habituelles ?
- La survenue de la cataracte secondaire traitée au laser ?
À quoi correspond la cataracte ?
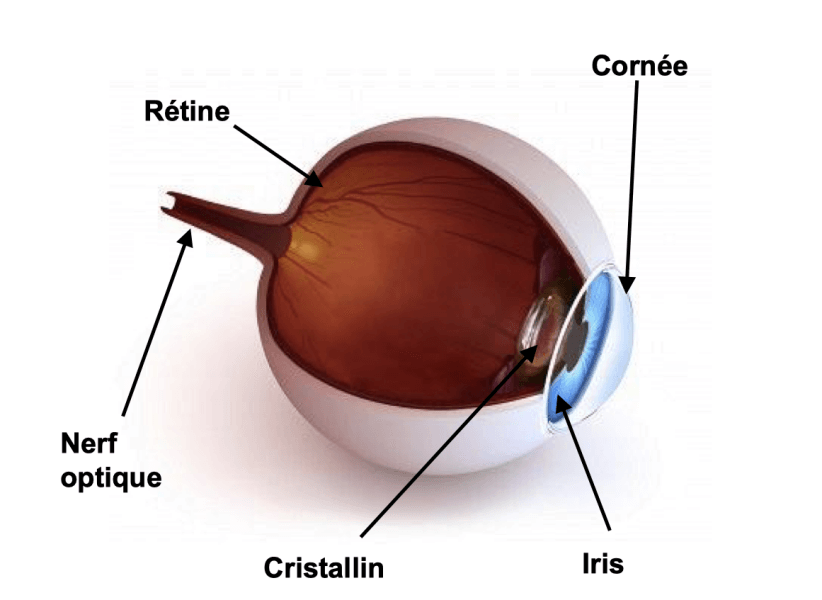
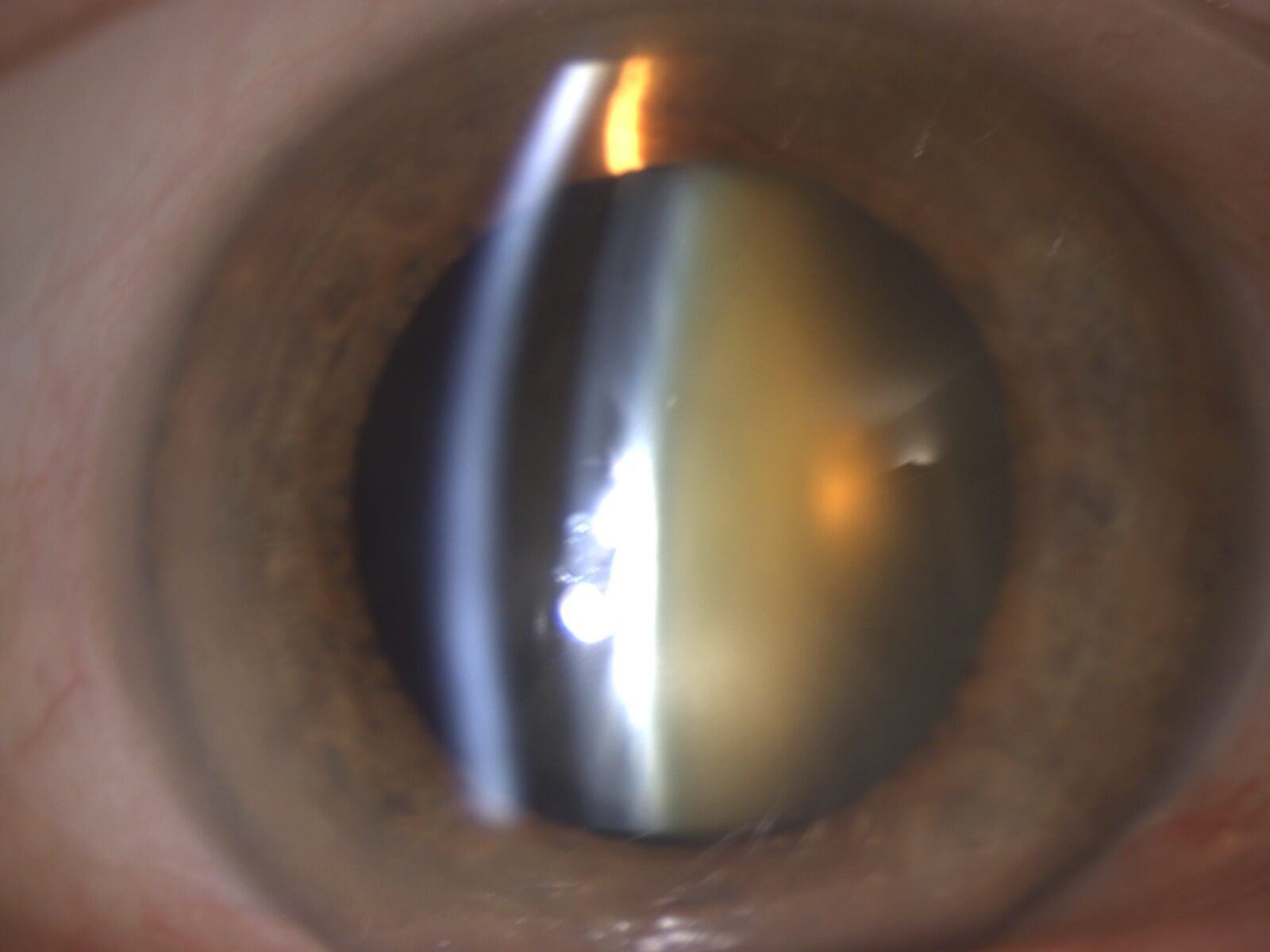
La cataracte correspond à l’opacification progressive plus ou moins prononcée du cristallin. Ce n’est donc pas une peau dans l’œil puisque le cristallin est une lentille, transparente intraoculaire, située en arrière de l’iris (qui lui, correspond à la couleur de votre œil). Le cristallin a donc la taille approximative d’un « noyau de cerise ».
La capsule ou enveloppe qui contient le cristallin est maintenue en arrière de l’iris à l’aide de fibres élastiques situées à son pourtour sur 360° comme les élastiques d’un trampoline.
Le cristallin a 3 principales qualités :
la transparence pour laisser pénétrer la lumière vers l’intérieur de l’œil jusqu’à la rétine;
la convergence qui assure le 1/3 de la puissance optique de l’œil grâce à sa structure qui joue le rôle d’une loupe comme la lentille interne d’un appareil photo;
l’accommodation chez le sujet de moins de 60 ans qui permet le passage de la vue de loin à la vue de près.
Avec l’apparition de la cataracte, des symptômes visuels apparaissent car les rayons lumineux ne parviennent plus correctement jusqu’à la rétine qui analyse les images.
Quels sont les facteurs de risque de la cataracte ?
La cataracte survient préférentiellement avec l’âge (la moyenne d’âge lors de la chirurgie est d’environ 70 ans, mais des patients sont souvent plus jeunes).
L’ exposition au soleil sans lunettes au cours de la vie pourrait en être une des causes… La survenue de cette cataracte peut être accélérée chez les patients myopes, diabétiques ou traités par la cortisone. Des pathologies oculaires peuvent aussi être une cause de cataracte comme une inflammation oculaire, un traumatisme oculaire… La cataracte qui peut être nucléaire, corticale ou sous capsulaire, est souvent bilatérale, mais peut survenir avec un intervalle de temps variable entre les 2 yeux.
Quels sont les symptômes liés à la cataracte ?
Les symptômes surviennent progressivement, mais parfois sont perçus brutalement par certains patients, et deviennent gênants dans la vie quotidienne. Ils peuvent correspondre à:
images vues floues de loin et/ou de près
éblouissements surtout par les phares de voiture, le soleil, le contre-jour
vision légèrement dédoublée
modification de la tonalité, saturation et contraste des couleurs


Qui et quand opérer ?
Il n’y a aucun traitement médical (même les collyres) pour traiter ou stopper la cataracte. Celle-ci va donc progresser, souvent lentement avec le temps, pour entrainer in fine une cécité en cas d’abstention de prise en charge.
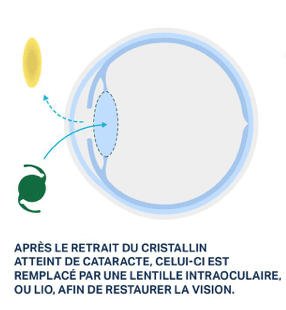
Le seul traitement curatif est chirurgical et correspond à l’exérèse de la cataracte (c’est la «phaco-émulsification») qui sera remplacée par un cristallin artificiel. Cet acte sera pratiqué dans un centre chirurgical.
La chirurgie de la cataracte n’est jamais urgente. Parfois la modification de la puissance des lunettes permet, en attendant la chirurgie, d’améliorer un peu la vision. Votre chirurgien vous conseillera l’intervention si la gêne provoquée par votre cataracte entrave vos activités quotidiennes. Il n’y a pas besoin d’attendre que la cataracte soit « mûre » pour réaliser cette chirurgie, et il n’y a pas de limite d’âge pour la réaliser.
Quel est le bilan préopératoire ?
L’examen préopératoire permet de compléter le bilan de l’état global de votre œil. Il dépistera dans la mesure du possible, à l’aide d’appareils de mesure performants, l’existence d’une éventuelle maladie oculaire associée (essentiellement tension oculaire évoquant un glaucome, pathologie de la rétine ou de la cornée…) et de vous en avertir. Des mesures techniques (biométrie oculaire à l’aide d’une Tomographie par Cohérence Optique OCT, voire une topographie cornéenne) permettront d’analyser les valeurs géométriques de votre œil et de déterminer la puissance optique de l’implant cristallinien artificiel qui sera inséré dans votre œil à la place de votre cristallin. Une consultation auprès d’un anesthésiste sera aussi indispensable avant l’hospitalisation. Elle permettra d’apprécier votre état général et de décider quelle sera la meilleure anesthésie à réaliser parmi celles conseillées par votre chirurgien.
Quel implant ou cristallin artificiel va être inséré ?
Chaque œil reçoit un implant oculaire (ou lentille intra-oculaire) qui lui sera le plus adapté. Il sera choisi en fonction des mesures techniques effectuées et de vos besoins visuels souhaités, après discussion avec votre chirurgien (par exemple supprimer ou diminuer une myopie ou une hypermétropie préexistantes, correction d’un astigmatisme et/ou de la presbytie).
Les implants monofocaux vont permettre de voir parfaitement mais le plus souvent avec une correction optique par lunettes d’appoint, nécessaire de loin et/ou de près. Ce sont les implants en général les plus utilisés. Ils vont permettre de corriger votre éventuel défaut de vision (myopie ou hypermétropie).
Les implants toriques permettent de corriger en plus, dans une certaine mesure, un astigmatisme préexistant.
Les implants multifocaux ou « progressifs » ou « à profondeur de champ » : en plus de corriger votre éventuel défaut de vision (myopie, hypermétropie ou astigmatisme), ces implants vont corriger la presbytie (perte de l'accommodation). Leur but est de vous restaurer une vision de loin et de près sans nécessiter le port de lunettes d’appoint dans la plus grande majorité des cas. Ils ne sont pas toujours adaptés à tous les types de patients.
Tous ces implants sont pliables pour passer à travers des micro-incisions. Votre implant ne va pas s’altérer avec le temps et n’aura donc pas besoin d’être remplacé.
Comment se déroule la chirurgie de la cataracte ?
L’hospitalisation :
L’hospitalisation est dans la plupart des cas ambulatoire, et va se limiter à environ 3 heures, bien que l’acte en lui-même ne dure que 10-15 minutes hors incident ou complication.
L’anesthésie :
L’intervention est généralement réalisée à l’aide d’une instillation de collyres anesthésiants. Une sédation par perfusion intraveineuse contrôlée par un anesthésiste vous permettra d’aborder cette chirurgie sans stress. Dans certains cas, l’anesthésie sera obtenue par injection de produits au pourtour du globe oculaire. L’anesthésie sera exceptionnellement générale pour des cas bien particuliers.
L’acte : la phacoémulsification aux Ultra-sons ou au Laser ?
L’acte chirurgical aux Ultra-sons est réalisé sous microscope opératoire en milieu chirurgical stérile.
Une sonde métallique à vibration ultra-sonique (= « marteau piqueur ») est introduite à travers une micro-incision cornéenne d’environ 2 mm. Elle permet de détruire (phaco-émulsification) le cristallin cataracté, qui pourra être aspiré en respectant la capsule transparente du cristallin. Cette technique à ultra-sons est la référence mondiale pour effectuer la chirurgie de la cataracte. En effet, l’utilisation du Laser femto-seconde lors de l’intervention n’a pas encore montré sa supériorité pour l’amélioration des résultats postopératoires.
Le cristallin est ensuite remplacé par un cristallin artificiel appelé « implant cristallinien » qui est placé dans la capsule transparente conservée du cristallin. Le choix de cet implant aura été abordé avec votre chirurgien (voir plus haut).
La plupart du temps il n’y a pas besoin de suturer l’incision cornéenne.
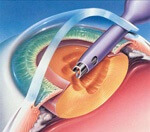
Phaco-émulsification
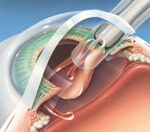
Injection de l'implant
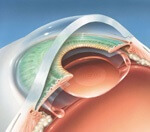
Implant dans son sac
Quelles sont les suites habituelles ?
Le traitement postopératoire : une instillation de collyres plusieurs fois par jour et pendant plusieurs jours sera nécessaire. Le port d’une coque oculaire transparente au moins la nuit, est conseillé la première semaine pour limiter les traumatismes du globe oculaire.
Les suites habituelles : elles sont le plus souvent très simples. L’anesthésie, l’intervention et les suites sont indolores. Une sécheresse oculaire de surface banale peut entrainer une sensation de grains de sable plus ou moins durable. Vous pourrez reprendre vos activités habituelles assez rapidement à domicile. Pour les actifs, un arrêt de travail sera parfois nécessaire les premiers jours.
Grâce à l’utilisation de micro-incisions et d’implants pliables, la récupération visuelle est très rapide, et l’œil conserve sa résistance anatomique. Il faudra néanmoins éviter les traumatismes oculaires et reporter la pratique de certains sports (course à pied, piscine, …) ou loisirs (jardinage…). La conduite automobile déprendra de l’acuité visuelle obtenue et de celle de l’autre œil.
Votre chirurgien fera le contrôle de votre œil opéré quelques jours après votre intervention, et pourra prescrire, si besoin, une correction optique par lunettes assez rapidement. Le résultat visuel peut être compromis par la présence d’autres lésions de l’œil.
Complications : même si cette chirurgie est l’une des plus pratiquée dans le monde avec une efficacité et sécurité extrêmes, de rares incidents ou complications peuvent survenir pendant ou après l’acte chirurgical. Votre chirurgien vous proposera alors le meilleur traitement adapté (médical ou chirurgical) pour en limiter les conséquences.
La chirurgie de l’autre œil : Souvent la cataracte survient de façon bilatérale. Mais la chirurgie du second œil n’est, sauf exceptions, pas réalisée lors de la même hospitalisation, mais avec un intervalle d’au moins quelques jours.
La survenue de la cataracte secondaire traitée au laser ?
La cataracte ne peut pas se développer une nouvelle fois après son exérèse. Par contre, avec les années, va se développer une opacification de votre enveloppe du cristallin laissée volontairement en place et dans laquelle aura été placé l’implant. Cette fibrose naturelle va limiter l’entrée de la lumière et une baisse de vision va à nouveau devenir gênante. Cette fibrose est donc définie, de façon mal appropriée, « cataracte secondaire ».
Elle sera très facilement sectionnée en réalisant une capsulotomie au laser Yag. Il s’agit d’un acte indolore et très rapide (quelques minutes) effectué en consultation, parfois sans même toucher votre œil. Cet acte ne sera aussi, sauf exception, pratiqué qu’une fois dans votre vie.
